双侧头针结合体针治疗脑卒中后假性延髓麻痹疗效观察
假性延髓麻痹是由于脑出血或者脑梗死后上运动神经元受损导致的主要并发症, 发生率较高, 有报道可以到达30%~50%[1], 临床上表现为饮水、吞咽、发音困难, 以情感障碍为主要表现的强哭强笑以及病理性脑干反射如下颌反射亢进等症状。其中吞咽困难是假性延髓麻痹患者的主要症状之一, 可造成患者进食困难引起营养不良等, 也增加误吸的风险, 增加肺部感染发生率, 甚至增加患者死亡率。目前西医针对脑出血或者脑梗死后发生的假性延髓麻痹并没有确切治疗方法, 而中医药则可发挥较大作用。笔者采用双侧头针结合体针及康复训练治疗假性延髓麻痹, 并与采用体针及康复训练治疗相比较, 现报道如下。
1 临床资料
1.1 一般资料
纳入2015年7月1日至2017年7月31日抚顺市中医院收治的80例首次发病的脑卒中合并假性延髓麻痹患者。按随机数字表将患者随机分为治疗组和对照组, 每组40例。治疗组中男29例, 女11例;年龄40~74岁, 平均 (54±15) 岁;脑梗死26例, 脑出血14例;发病至入组时间为 (17.3±9.9) d。对照组中男28例, 女12例;年龄41~75岁, 平均 (54±15) 岁;脑梗死28例, 脑出血12例;发病至入组时间为 (17.5±9.7) d。两组性别、年龄及发病至入组时间等比较差异无统计学意义 (P>0.05) , 具有可比性。
1.2 诊断标准
脑卒中合并假性延髓麻痹患者, 均符合脑血管疾病诊断标准[2], 其中有脑卒中病史为必须具备项, 伴有吞咽困难、饮水呛咳、构音障碍;或者强哭强笑;或者舌、面肌的运动障碍, 但无舌肌萎缩或者病理反射阳性, 但咽反射存在;或者相关影像学检查可见有延髓运动神经核以上部位的缺血或出血灶中任意两项即可确诊。
1.3 纳入标准
(1) 符合诊断标准; (2) 年龄18~75岁; (3) 急性发病3d至1个月; (4) 意识清醒, 可以配合检查治疗和完成相关实验; (5) 签署知情同意书。
1.4 排除标准
(1) 非延髓运动神经核以上部位的梗死或出血导致吞咽障碍的患者; (2) 伴有心、肺、肝、肾等器官功能障碍患者; (3) 重度认知障碍及不能配合治疗者; (4) 妊娠期、哺乳期妇女; (5) 过敏体质或不能耐受针刺者; (6) 造血系统疾病、出血性疾病及治疗部位感染者; (7) 已经参加其他临床试验者; (8) 真性延髓麻痹者。
2 治疗方法
两组患者的药物治疗参照《中国急性缺血性脑卒中诊治指南2014》[3]治疗方案, 给予个体化治疗, 包括血糖、血脂控制, 营养神经, 脱水降低颅内压等治疗。
2.1 对照组
给予体针和康复训练治疗, 方法如下[4]。
取风池、完骨、翳风, 三穴均针向喉结, 进针2.5寸, 采用小幅度高频率捻转补法, 每穴施手法l min;取廉泉, 针向舌根1.5~2寸, 用提插泻法1 min。每日1次, 20 d为1个疗程, 共治疗1个疗程。
康复训练分两部分, 吞咽功能训练包括咽部冷刺激与空吞咽、屏气-发声运动、喉抬高训练;摄食训练, 嘱患者取躯干30°仰卧位, 头部前屈, 偏瘫侧肩部用枕垫起, 采用柔软且密度均一, 有适当黏性、不易松散的最易消化的食物, 先少量试之 (3~4 mL) , 酌情增加至20 mL。每日2次, 每次20 min。
2.2 治疗组
在对照组治疗基础上给予双侧头针治疗, 方法如下[4,5]。
采用中国针灸学会制订的《头皮针穴名国际标准化方案》, 取双侧顶颞前斜线及顶颞后斜线下1/5区域, 采用0.30 mm×40 mm毫针, 与头皮呈30°角进针, 首尾相接透刺进入帽状腱膜下, 然后快速捻转1~2 min, 每分钟约200次, 留针30 min, 其间行针1次, 出针前行针后再起针。每日1次, 20 d为1个疗程, 共治疗1个疗程。
3 治疗效果
3.1 观察指标
3.1.1 洼田饮水试验
洼田氏饮水试验[6,7], 以药杯盛30 mL温水, 令患者像平常一样喝下, 观察饮水经过, 并将吞咽困难分为5级。1级为能顺利地一口咽下 (5 s) , 计1分;2级为能1次饮完, 但超过5 s, 或分2次以上, 能不呛咽下, 计2分;3级为能一次咽下, 偶有呛咳, 计3分;4级为分2次以上咽下, 也有呛咳, 计4分;5级为屡屡呛咳, 全量咽下困难, 计5分。
3.1.2 吞咽障碍VFSS评分
电视X线透视检查 (VFSS) 方法参照中华神经科学会标准[8]。在X线下, 嘱患者吞咽钡剂 (50 g硫酸钡加水100 mL调成糊状, 每次吞咽5 mL) 后, 钡剂由口腔通过咽到试管的整个运动过程, 按评分标准评分共分4级。10分为正常;7~9分为轻度异常;2~6分为中度异常;0~1分为重度异常。
3.1.3 营养状态的评估[9]
采用简易营养评价法 (mini nutritional assessment, MNA) 评估两组患者入组时及治疗后3个月时的营养状况。将营养状况分为3级, 其中大于24分提示营养状况良好;17~24分提示营养不良风险;小于17分则提示营养不良。
3.2 疗效标准
根据《中药新药临床研究指导原则》[10]相关标准。
治愈:恢复正常饮食, 无呛咳, 语言表达清晰。
有效:进半流食, 偶有呛咳, 表达欠流畅。
无效:饮食及语言表达均无明显改善。
总有效率=[ (治愈例数+有效例数) /总例数]×100%。
3.3 统计学方法
采用SPSSl7.0软件统计数据, 符合正态分布的计量资料采用均数±标准差表示, 采用t检验;计数资料以%表示, 采用卡方检验。以P<0.05为差异有统计学意义。
3.4 治疗结果
3.4.1 两组治疗前后洼田饮水试验评分比较
与治疗前比较, 两组患者治疗后洼田饮水试验评分均有明显下降 (P<0.05) ;治疗组治疗后洼田饮水试验评分与对照组比较差异有统计学意义 (P<0.05) , 治疗组明显低于对照组。详见表1。

表1 两组治疗前后洼田饮水试验评分比较 (?±s, 分)
注:与同组治疗前比较1) P<0.05;与对照组比较2) P<0.05
3.4.2 两组治疗前后VFSS评分比较
与治疗前比较, 两组患者治疗后VFSS评分均有明显升高 (P<0.05) ;治疗组治疗后VFSS评分与对照组比较差异有统计学意义, 治疗组显著高于对照组 (P<0.05) 。详见表2。

表2 两组治疗前后VFSS评分比较
注:与同组治疗前比较1) P<0.05;与对照组比较2) P<0.05
3.4.3 两组治疗前后营养评分比较
分析两组治疗前及治疗后3个月的营养评分, 结果提示两组治疗后3个月营养评分均有明显改善, 但治疗组治疗后3个月的营养评分明显高于对照组 (P<0.05) 。详见表3。

表3 两组治疗前后营养评分比较
注:与同组治疗前比较1) P<0.05;与对照组比较2) P<0.05
3.4.4 两组临床疗效比较
治疗组总有效率为87.5%, 对照组为60.0%, 两组比较差异有统计学意义 (P<0.05) , 治疗组总有效率显著优于对照组。详见表4。
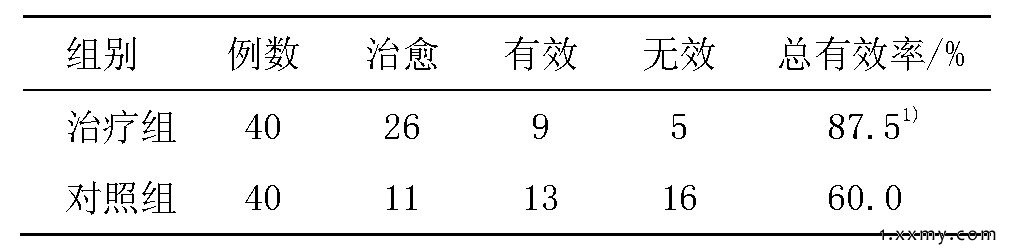
表4 两组临床疗效比较
注:与对照组比较1) P<0.05
4 讨论
假性延髓麻痹或中枢性延髓麻痹也称假性球麻痹, 中医学尽管无此病名, 但可归为“中风舌本病”“喑痱”“喉痹”等, 目前西医对此并无有效治疗方法, 多给予营养脑神经、脱水等处理。中医学认为本病病机多是肝肾亏损、阴阳失调、气血上逆兼有风火痰瘀瘀滞经络所致, 属于本虚标实之证。以往研究结果显示中医针灸能够改善局部血液循环以及促进咽部功能恢复[4]。本研究进一步通过常用的洼田饮水试验及国际公认的吞咽功能障碍评定金标准VFSS评分分析在采用体针及功能锻炼基础上, 加用双侧头针的治疗效果。
针灸在中风类疾病的治疗意义较大, 尤其是西医无明显疗效的吞咽障碍, 针灸可起到较好作用[11,12,13]。以往多采用体针为主, 或者针药并治, 临证多选取风池、翳风、完骨、廉泉等穴位。头针也是治疗假性延髓麻痹的选择, 其治疗机制是通过刺激相应大脑皮层从而调节神经内分泌及血管舒缩状态, 达到改善局部病灶血液循环的目的, 进而使得脑细胞功能最大程度的康复[4,14,15]。以往采用头针的治疗多采用单侧[16,17,18], 本研究则选取双侧头针刺激大脑皮层兴奋达到促进双侧皮质脑干束的康复。研究显示, 两组患者治疗后洼田饮水积分均有明显改善;与对照组比较, 治疗组治疗后洼田饮水积分下降明显。两组患者治疗后VFSS评分均有明显改善;且与对照组比较, 治疗组治疗后VFSS评分显著提高。治疗组总有效率为87.5%, 对照组为60.0%, 治疗组显著优于对照组。假性延髓麻痹患者由于吞咽障碍, 常导致营养不良, 影响预后。本研究分析了两组治疗前及治疗后3个月的营养评分, 尽管两组治疗后3个月营养状态均有改善, 但是治疗组治疗后的营养评分升高尤为明显。可见治疗组临床疗效的改善对患者营养状态影响较大。
综上所述, 采用双侧头针联合体针及康复训练能明显改善脑卒中后假性延髓麻痹的吞咽功能障碍。本研究也存在样本量小、单中心等问题, 下一步研究将进一步扩大样本量以及进行多中心研究, 结果将有利于双侧头针联合体针、康复训练治疗脑卒中后假性延髓麻痹的应用。
来源:上海针灸杂志 作者:王悦 伊怀成 张石 柴学森 宋志刚